Dyskopatia kręgosłupa lędźwiowego – objawy, przyczyny i skuteczne leczenie
Dyskopatia kręgosłupa lędźwiowego to jedno z najczęstszych schorzeń układu ruchu, które dotyka zarówno osoby aktywne fizycznie, jak i prowadzące siedzący tryb życia. Problem ten może znacząco obniżyć komfort codziennego funkcjonowania, jednak odpowiednio dobrana terapia fizjoterapeutyczna pozwala skutecznie zmniejszyć dolegliwości i poprawić jakość życia.
Czym jest dyskopatia?
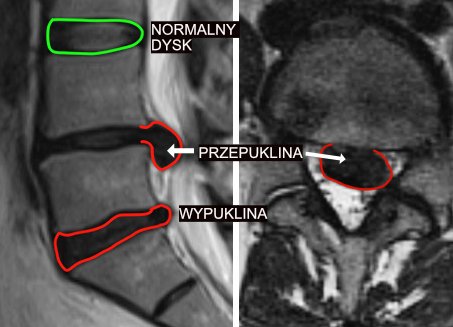
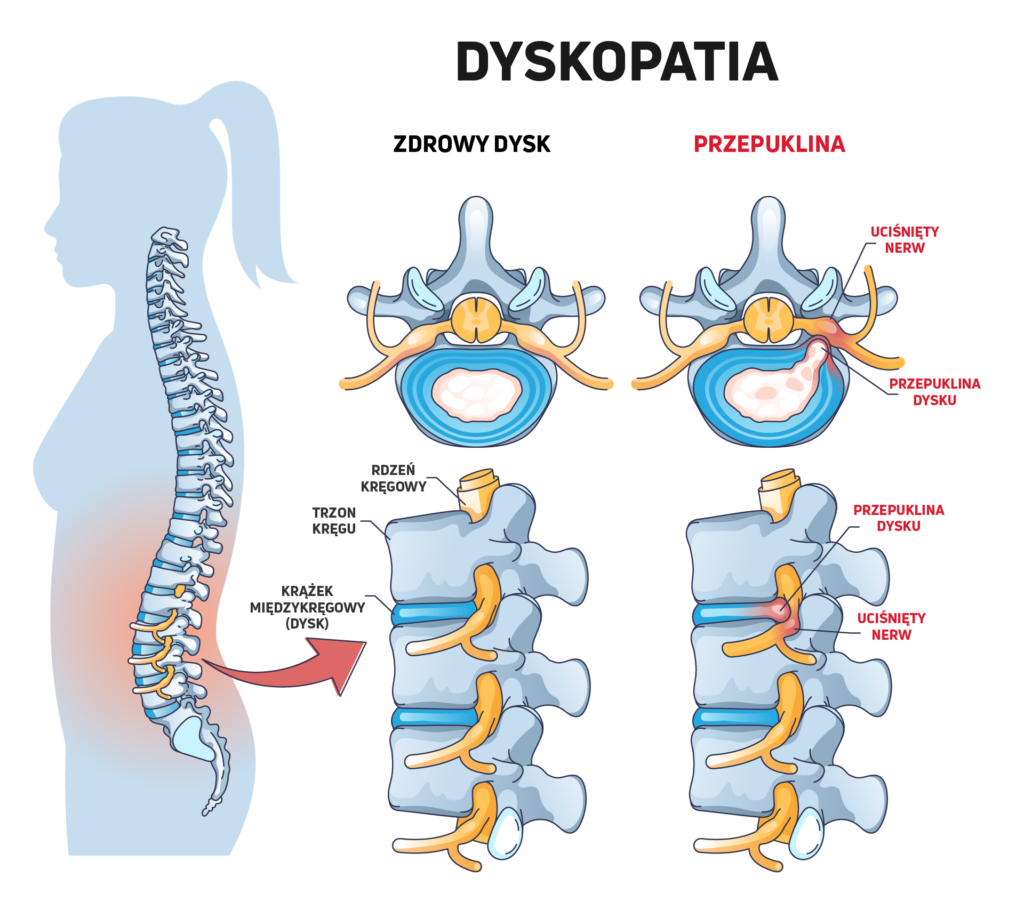
Dyskopatia to uszkodzenie krążka międzykręgowego (dysku), który pełni funkcję amortyzującą pomiędzy kręgami. W odcinku lędźwiowym dochodzi najczęściej do jego odwodnienia, pęknięcia lub przemieszczenia (przepukliny), co może powodować ucisk na struktury nerwowe.
Najczęściej problem dotyczy poziomów:
- L4–L5
- L5–S1
To właśnie te segmenty są najbardziej obciążone w codziennym funkcjonowaniu.
Objawy dyskopatii lędźwiowej
Najczęstsze objawy obejmują:
- ból w dolnej części pleców (lędźwiach),
- promieniowanie bólu do pośladka, uda, a nawet stopy (rwa kulszowa),
- drętwienie i mrowienie kończyn dolnych,
- ograniczenie ruchomości kręgosłupa,
- uczucie sztywności po wstaniu z łóżka,
- osłabienie siły mięśniowej w nogach.
Objawy neurologiczne
W bardziej zaawansowanych przypadkach mogą pojawić się również:
- zaburzenia czucia (np. pieczenie, uczucie „przebiegającego prądu”),
- wyraźne drętwienie kończyn,
- osłabienie mięśni (np. opadanie stopy),
- problemy z kontrolą ruchu,
- w rzadkich przypadkach zaburzenia zwieraczy wymagające pilnej konsultacji lekarskiej.
Kiedy ból się nasila?
Dolegliwości przy dyskopatii często zwiększają się:
- podczas długiego siedzenia (np. praca przy komputerze),
- przy schylaniu się i podnoszeniu ciężkich przedmiotów,
- przy nagłych ruchach lub skrętach tułowia,
- rano – po nocy (sztywność i ból startowy),
- po długim przebywaniu w jednej pozycji,
- podczas kaszlu, kichania lub parcia,
- przy długotrwałym braku ruchu.
Przyczyny powstawania dyskopatii
Do najczęstszych przyczyn należą:
- długotrwałe siedzenie i brak ruchu,
- przeciążenia kręgosłupa,
- nieprawidłowa postawa,
- osłabienie mięśni stabilizujących (core),
- urazy i mikrourazy,
- zmiany zwyrodnieniowe,
- stres i napięcie mięśniowe.
Diagnostyka – RTG czy rezonans?
RTG (rentgen) służy głównie do oceny struktur kostnych i jest badaniem wstępnym.
Rezonans magnetyczny (MRI) umożliwia dokładną ocenę dysków oraz struktur nerwowych i pozwala wykryć przepukliny oraz uciski na nerwy.
Leczenie dyskopatii – podejście fizjoterapeutyczne
Ćwiczenia terapeutyczne wzmacniają stabilizację, poprawiają ruchomość i zmniejszają ryzyko nawrotów.
Przykładowe ćwiczenia (po konsultacji ze specjalistą, wykonywane bez bólu promieniującego)
Cat / Cow (koci grzbiet – krowa)
- ustaw się na czworakach,
- wdech – opuść brzuch i unieś głowę,
- wydech – zaokrąglij plecy,
- wykonuj ruch powoli i kontrolowanie,
- 8–12 powtórzeń.
Ukłon japoński (child’s pose)
- usiądź na piętach,
- wyciągnij ręce do przodu,
- opuść klatkę piersiową,
- oddychaj spokojnie,
- utrzymaj pozycję 30–60 sekund.
Jefferson curl (lekka wersja)
- stań prosto,
- powoli roluj kręgosłup w dół,
- sięgnij w stronę podłogi,
- wróć powoli do pozycji wyjściowej,
- na początku bez obciążenia,
- 6–8 powtórzeń.
Unoszenie pośladków (glute bridge)
- połóż się na plecach, nogi ugięte,
- unieś biodra,
- napnij pośladki,
- utrzymaj chwilę,
- 10–15 powtórzeń.
Mobilizacja kręgosłupa – rotacje w leżeniu
- połóż się na plecach,
- ugnij kolana, stopy na podłożu,
- powoli opuszczaj kolana raz w jedną, raz w drugą stronę,
- barki pozostają przyklejone do podłoża,
- 8–12 powtórzeń na stronę.
Rozciąganie mięśnia biodrowo-lędźwiowego
- wykonaj wykrok,
- kolano tylnej nogi oprzyj o podłoże,
- wypchnij biodra do przodu,
- utrzymuj proste plecy,
- 30 sekund na stronę.
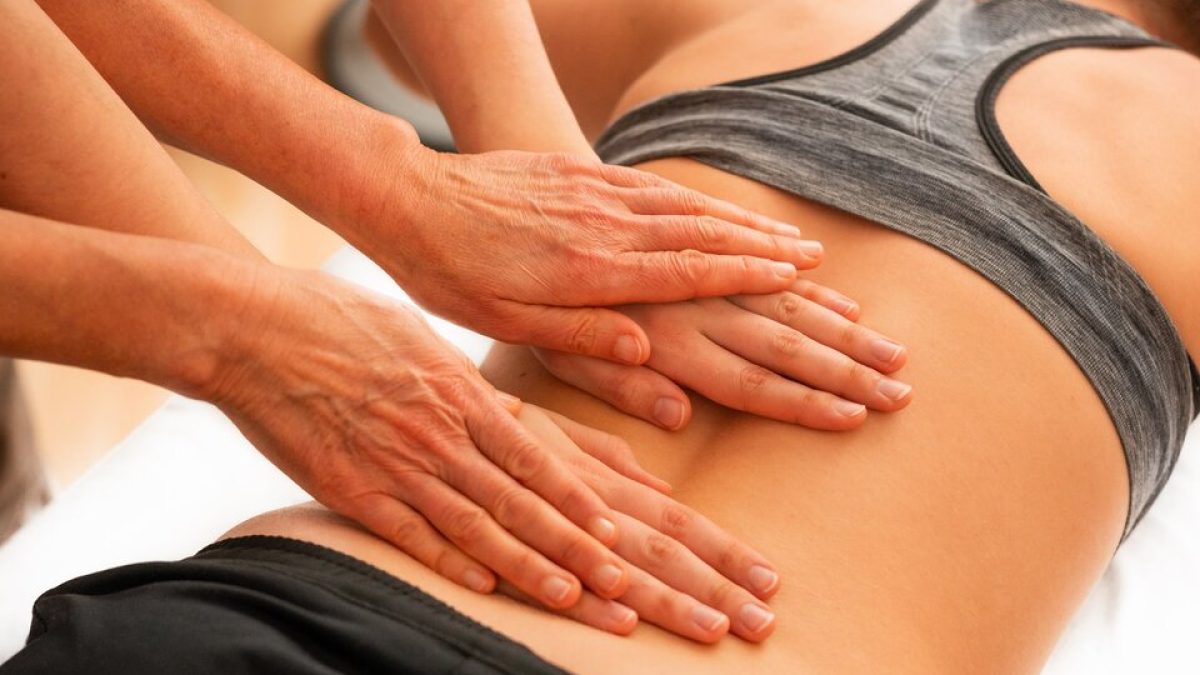
Terapia manualna pomaga w redukcji bólu i poprawie ruchomości.
Masaż tkanek głębokich wspiera rozluźnienie napięć i regenerację.
Stymulacja indukcyjna (SIS) działa przeciwbólowo i wspomaga procesy naprawcze.
Akupunktura neurofunkcjonalna wpływa na układ nerwowy, zmniejszając ból i napięcie.
Dyskopatia to nie tylko problem kręgosłupa
To efekt stylu życia, dlatego leczenie powinno mieć charakter kompleksowy.
Zmiana nawyków obejmuje ergonomię pracy, regularny ruch oraz robienie przerw od siedzenia.
Dieta i styl życia mają istotne znaczenie – odpowiednie nawodnienie, dieta przeciwzapalna, utrzymanie prawidłowej masy ciała oraz redukcja stresu wspierają proces leczenia.